Se os vírus pudessem ser definidos por uma única característica, a objetividade seria uma boa opção. Afinal, sua meta é bem simples: invadir as células de um ser vivo e usá-las para criar novas cópias de si mesmo, que vão repetir esse processo.
Geralmente, o rito de invasão e replicação se prolonga por alguns dias, e o sistema imunológico consegue lidar com o problema ou o quadro evolui para uma situação mais séria, com risco de morte.
Mas há um grupo de vírus que dá um passo além. Logo após a infecção inicial, eles conseguem ficar escondidos em algum canto do organismo.
Essa fase pode durar meses, anos ou até décadas, e só acaba quando as células de defesa deixam de funcionar como o esperado. Daí, a infecção reaparece e volta a causar problemas de saúde.
E esse grupo tem diversos representantes bem conhecidos, que vão do HIV, o causador da Aids, até os herpes simples 1 e 2, que provocam feridas no canto da boca e na região genital.
Mas como eles conseguem passar despercebidos? E como ressurgem depois de tanto tempo? Será que com o Sars-CoV-2, o coronavírus responsável pela covid-19, pode ser assim?
Um apêndice (ou uma edição) no livro da vida
Basicamente, existem quatro caminhos para um vírus se esconder no corpo.
O primeiro deles é usado com frequência pela família herpes, que além dos vírus da herpes simples do tipo 1 e 2, inclui o varicela, que provoca a catapora, o Epstein-Barr, que está por trás da "doença do beijo", entre outros.
"Eles têm DNA como material genético e conseguem ficar dentro no núcleo das células, como um apêndice do nosso próprio código genético", explica o infectologista Décio Diament, do Hospital Israelita Albert Einstein, em São Paulo.
Vale lembrar aqui que o DNA é o conjunto de letras (conhecidas na Ciência como bases nitrogenadas) que compõem o genoma. Elas ficam "enfileiradas" em duas fitas, geralmente no formato clássico de dupla hélice.
"Esses vírus da família herpes ficam dormentes por muito tempo, sem se replicar com muita intensidade. Eles conseguem inibir as defesas internas das células e ficam 'invisíveis' para o sistema imunológico", complementa o médico, que também é consultor da Sociedade Brasileira de Infectologia.
O segundo mecanismo é usado comumente por outra família: os retrovírus, como o HIV e o HTLV.
É importante mencionar que essa dupla não possui DNA, mas, sim, RNA. Ou seja: as informações genéticas deles estão organizadas de forma mais simples, numa única fita de sequências de bases nitrogenadas.
Os retrovírus conseguem se fundir com nosso código genético. Essa integração acontece com mais frequência nos linfócitos T e nos macrófagos, duas peças importantes do sistema imunológico.
Mas como é que eles conseguem essa proeza, se falamos de vírus RNA e nós somos baseados em DNA?
Tanto o HIV quanto o HTLV possuem uma enzima chamada transcriptase reversa. Em resumo, ela consegue converter o código genético desses vírus de RNA para DNA. Com isso, eles são capazes de se incorporar no genoma humano e permanecer escondidos por muito tempo.
"Isso representa uma dificuldade enorme, porque não conseguimos eliminá-los nem com os medicamentos disponíveis", contextualiza o médico Estevão Portela Nunes, vice-diretor de serviços clínicos do Instituto Nacional de Infectologia da Fundação Oswaldo Cruz (INI-FioCruz), no Rio de Janeiro.
Ou seja: o coquetel antirretroviral usado em pacientes infectados com o HIV até consegue inibir a replicação viral. Porém, se a pessoa deixa de tomar os remédios, há o risco de o HIV voltar à ativa novamente.
Santuários e outros mistérios
A terceira opção de esconderijo para alguns vírus são os chamados sítios imunoprivilegiados.
São regiões do organismo que o sistema imune não consegue acessar com tanta facilidade, como os testículos, os olhos e o sistema nervoso central (medula espinhal e cérebro).
A ação das células de defesa é limitada nesses locais para evitar que o processo inflamatório, que ocorre quando elas estão combatendo uma infecção, danifique estruturas mais sensíveis, caso dos nervos e do aparelho reprodutor.
Se, por um lado, isso representa uma forma de proteção do próprio corpo, por outro, cria uma espécie de "santuário" para alguns vírus prosperarem por um tempo a mais.
Trabalhos publicados nos últimos anos encontraram o zika e o ebola no sêmen de pacientes, por exemplo.
O imunologista Daniel Mucida, professor titular da Universidade Rockefeller, nos Estados Unidos, pondera que o fato de o vírus ser encontrado no sêmen ou em outras partes do corpo não significa necessariamente que ele está ativo e pode causar problemas futuros.
"O impacto dessa persistência viral ainda não está clara", diz.
E, pelo que se sabe até o momento, a permanência dos vírus nos tais santuários não se prolonga por tanto tempo assim. Em alguns meses, mesmo com o acesso mais limitado, o sistema imunológico consegue eventualmente eliminar os invasores.
Há ainda um quarto grupo de vírus capazes de prolongar a estadia no organismo, mesmo fora dos sítios imunoprivilegiados.
"É o caso do vírus sincicial respiratório, que pode persistir nos pulmões e está associado com inflamações crônicas, principalmente em crianças, e do vírus chikungunya, que permanece nos músculos e nas articulações", exemplifica a imunologista Carolina Lucas, pesquisadora na Escola de Medicina da Universidade Yale, nos Estados Unidos.
Os cientistas ainda estão estudando porque isso acontece em alguns pacientes (e em outros não).
Tropeço imunológico
Embora possa parecer que todos esses vírus estão dormentes e não são mais motivo de preocupação, alguns deles "despertam" após alguns anos (ou décadas).
"Quando o sistema imunológico dá uma bobeada por algum motivo, esses patógenos podem ressurgir e causar problemas", esclarece Diament.
Essa "bobeada" varia de infecção para infecção. No caso do herpes simples, se o indivíduo infectado fica longas horas no sol ou está num momento de vida muito estressante, isso já pode ser suficiente para as lesões brotarem novamente.
Em outras situações, o próprio envelhecimento natural do organismo abre alas para que alguns agentes infecciosos retomem os trabalhos.
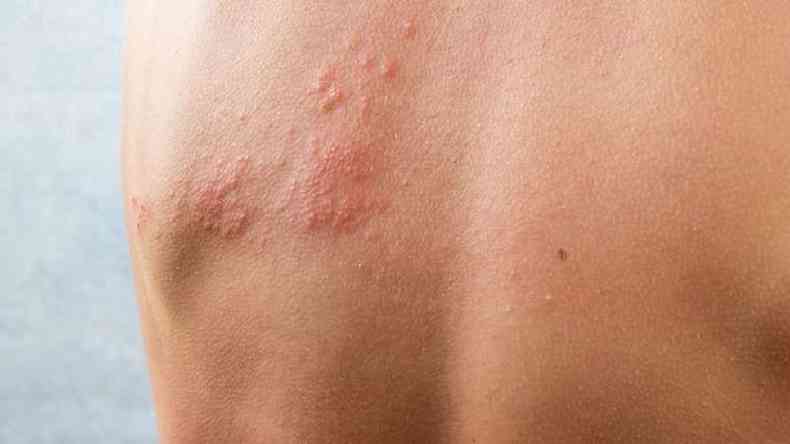
O exemplo clássico disso é o varicela-zóster, vírus que causa catapora (geralmente ainda na infância) e, depois, passa décadas escondido no organismo.
Mais para frente, após os 50 ou os 60 anos, esse patógeno pode ressurgir e provocar um quadro chamado de herpes-zóster ou cobreiro, marcado por lesões em formatos de bolhas bem dolorosas em uma faixa do corpo (geralmente no tronco ou no abdômen).
Hoje em dia, existe até uma vacina indicada para esses indivíduos mais velhos. No Brasil, ela está disponível apenas na rede privada.
E existem, claro, uma série de outras condições que prejudicam a ação do sistema imunológico e podem servir de oportunidade para os vírus.
"Isso inclui acidentes e traumas graves, cirurgias de grande porte, transplantes, tumores, tratamentos medicamentosos e outras infecções graves", lista Diament.
Nesses casos, os médicos já ficam de olho e podem fazer tratamentos para minimizar os danos.
Por fim, vale lembrar também que alguns patógenos estão relacionados a doenças que nem sempre têm a ver com as manifestações iniciais da infecção.
É o caso de alguns vírus da hepatite, que podem provocar câncer de fígado, do HPV, que está por trás de diversos tipos de tumores, e do Epstein-Barr, que recentemente foi associado à esclerose múltipla.
E o coronavírus?
Diante de uma diversidade tão grande de vírus, será que o Sars-CoV-2, o causador da covid-19, também poderia persistir após a infecção inicial?
Os especialistas consultados pela BBC News Brasil consideram improvável que ele tenha ou desenvolva essa capacidade.
"O Sars-CoV-2 é um vírus de RNA que não possui aquela enzima de transcriptase reversa, como o HIV. Portanto, ele não consegue se integrar ao nosso genoma", ensina o biólogo molecular Carlos Menck, do Departamento de Microbiologia do Instituto de Ciências Biomédicas da Universidade de São Paulo (ICB-USP).
Ele também não possui DNA em sua constituição, como acontece com os vírus da família herpes, o que impede a persistência prolongada dele na célula.
"E os casos que vemos agora, de pessoas que estão com covid de novo, acontecem porque elas se infectaram com o coronavírus pela segunda vez, e não porque ele ficou escondido no organismo delas durante meses", esclarece o especialista.
"Se observamos qualquer coisa diferente disso com o Sars-CoV-2, será uma surpresa muito grande para nós", completa.
Mas como explicar então os casos de covid longa, em que indivíduos apresentam incômodos por meses, mesmo após se recuperarem dos primeiros incômodos?
Diament esclarece que esse fenômeno parece estar mais relacionado à resposta do sistema imunológico diante da invasão do coronavírus.
"Em alguns pacientes, a covid provoca um verdadeiro estrago que pode durar meses e se manifestar por meio de fadiga, dificuldade de concentração, perda de olfato"

"Isso parece ser consequência do processo inflamatório que ocorre durante os primeiros dias de infecção. Em alguns casos, o sistema imune reage de forma violenta, e os efeitos disso podem se prolongar", explica o médico.
Lucas e Mucida dizem, porém, que não está descartada nestes casos a persistência de alguns componentes virais, como pedaços de proteína e de RNA, no organismo.
"Existem evidências que apontam para os dois lados, inclusive com a observação de RNA viral em regiões como o intestino de forma prolongada", apontam.
Resta saber se esses pedacinhos de vírus seriam capazes de manter o sistema imune em estado de vigília e provocar danos por semanas ou meses ou são apenas um achado sem nenhum efeito prático na saúde das pessoas.
Mas, como Portela Nunes, da FioCruz, ressalta, no caso da covid-19, já temos ao menos uma boa notícia: "A vacinação parece proteger ou minimizar esses incômodos de longo prazo".
Sabia que a BBC está também no Telegram? Inscreva-se no canal.
Já assistiu aos nossos novos vídeos no YouTube? Inscreva-se no nosso canal!

/imgs.em.com.br/bbc/bbcnews.jpg)