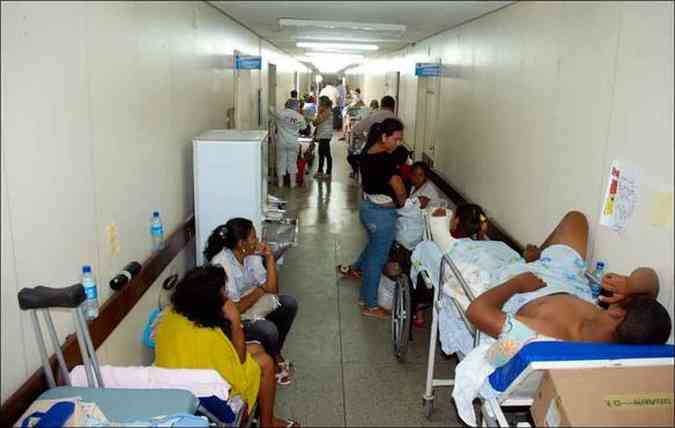
Os hospitais públicos brasileiros perderam cerca de 47 mil vagas de outubro de 2005 até junho deste ano. Nesse período, as vagas caíram de 374.707 para 327.636. Levantamento do Conselho Federal de Medicina, com base nos dados do Cadastro Nacional de Estabelecimentos de Saúde (CNES/MS) e da Associação de Medicina Intensiva Brasileira (Amib), mostrou que essa redução ocorreu em áreas como pediatria, obstetrícia e psiquiatria – devido à reforma implementada na área em 2001. Se computados os dados de 1990 a 2011, o número de leitos inativos passa de 200 mil. Apesar de o Ministério da Saúde informar que a desativação de leitos é uma tendência mundial devido aos avanços tecnológicos que permitem tratar o paciente sem a necessidade de internação, especialistas criticam a postura da pasta.
Segundo o levantamento, o maior problema das Unidades de Terapia Intensiva (UTIs), por exemplo, é a má distribuição. Mais de 70% das 25 mil vagas que o país tem no setor estão concentradas nas regiões Sul e Sudeste. Uma das vítimas do problema foi a mãe da dona de casa Maria da Penha Ferreira Gomes, de 55 anos, moradora de Ceilândia, região administrativa do Distrito Federal. “Tive que recorrer à Justiça para conseguir uma vaga. Mesmo com a liminar foi difícil e tarde demais. Minha mãe estava internada no Hospital da Ceilândia e foi transferida para a UTI. Ficou uma semana e morreu. Se ela tivesse sido transferida antes, poderia estar viva”, conta Maria da Penha.
No Distrito Federal, porém, a Secretaria de Saúde informa que o número de UTIs tem aumentado e está dentro da meta definida pelo Ministério da Saúde – três leitos para cada 10 mil habitantes. Atualmente, a rede conta com 343 vagas, 137 a mais que no ano passado. O ministério também destaca que tem expandido a capacidade nesse setor. A meta para este ano é criar quase 1,8 mil vagas, 37% a mais do que o número habilitado em 2011.
Para a professora de saúde pública da Universidade de Brasília (UnB) Helena Shimizu, a questão dos leitos no país é preocupante. Os que foram desativados, segundo ela, fazem falta, principalmente em áreas como pediatria e obstetrícia. “O Índice de Desempenho do SUS (Idsus) mostra que existe uma carência muito grande de hospitais. É claro que é importante investir no desenvolvimento da atenção primária, da saúde da família, mas é preciso avançar em laboratórios especializados e hospitais”, recomenda. As diferenças regionais também preocupam a professora, que destaca a discrepância na oferta de leitos entre os estados do Norte e Nordeste, por exemplo.
Emergências O presidente do Conselho Federal de Medicina, Roberto D’Ávila, diz que a crise está localizada nas unidades de pronto-socorro. “Os hospitais estão com as emergências superlotadas. Há pacientes internados porque não é possível ficar com eles na emergência, em observação. (Os médicos) têm que decidir se os internam ou os mandam para casa”, lamenta. Segundo ele, como não há leitos suficientes, os que são internados terminam ficando pelos corredores. Para D’Ávila, falta uma rede ambulatorial adequada e recursos para melhorar a infraestrutura, o que leva médicos e sanitaristas a desistirem do serviço público de saúde.
O Ministério da Saúde, entretanto, frisa que tem investido em novos projetos, como a implementação das Unidades de Pronto Atendimento 24 horas (UPAs), o programa Melhor em Casa, com atendimento domiciliar, e a capacitação dos profissionais que atuam nas equipes de Saúde da Família. Na obstetrícia, o ministério lembra que, apesar de existirem leitos desativados, 350 vagas foram criadas só este ano. A pasta informa que o SUS tem 353.751 leitos, segundo consulta do dia 6 ao CNES. Pesquisa realizada pela reportagem no mesmo banco de dados no dia 7 mostrou 327.492.
Reinserção
A Reforma Psiquiátrica Brasileira começou a ser discutida na década de 1970. A ideia é promover a redução de leitos de longa permanência e incentivar as internações psiquiátricas apenas quando necessárias. Os Centros de Atenção Psicossocial (Caps) são peças-chave nessa reforma. De acordo com o Ministério da Saúde, o objetivo é oferecer atendimento à população, realizar o acompanhamento clínico e a reinserção social dos usuários pelo acesso ao trabalho, lazer, exercício dos direitos civis e fortalecimento dos laços familiares e comunitários. A pasta frisa ainda que esses serviços devem ser substitutivos e não complementares ao hospital psiquiátrico.
