
Brasileiros investigam como terapias celulares podem tratar a leucemia
Estudos analisam eficácia de células do cordão umbilical e do sangue periférico no tratamento de forma agressiva de câncer
compartilhe
Siga no
Por Victória Ribeiro, da Agência Einstein
A leucemia, tipo de câncer que afeta as células sanguíneas e a medula óssea, conta com diversos tipos e é complexa de tratar, especialmente em adultos, que muitas vezes não respondem aos tratamentos convencionais. As terapias celulares têm se estabelecido como uma abordagem promissora, especialmente nos casos em que as opções de tratamentos comuns não são eficazes. O raciocínio por trás é simples, mas a tecnologia utilizada é complexa: reprogramar as células naturais do sistema imunológico para que elas atuem no combate às células malignas.
- Leia mais: Leucemia: fique atento a esses 6 sinais
- Leia mais: Hematologista explica os cuidados necessários para pacientes com leucemia
Uma das terapias celulares de maior evidência atualmente é a CAR-T, que utiliza células do próprio paciente, modificadas geneticamente, para atacar células relacionadas a tipos específicos de câncer sanguíneo, como a leucemia linfoblástica aguda (LLA) de células B, os linfomas não Hodgkin e o mieloma múltiplo.
Além dela, a terapia com células natural killers (“assassinas naturais”, em português, e abreviadas em inglês como NK) também vem ganhando destaque. As células NK, ao contrário das CAR-T, podem ser extraídas do sangue periférico ou do sangue de cordão umbilical e armazenadas para uso futuro, tornando o tratamento mais rápido e menos dependente de processos individuais.

19/02/2024 - 17:27 Oncologista explica se leucemia é hereditária e como fazer o diagnóstico da doença 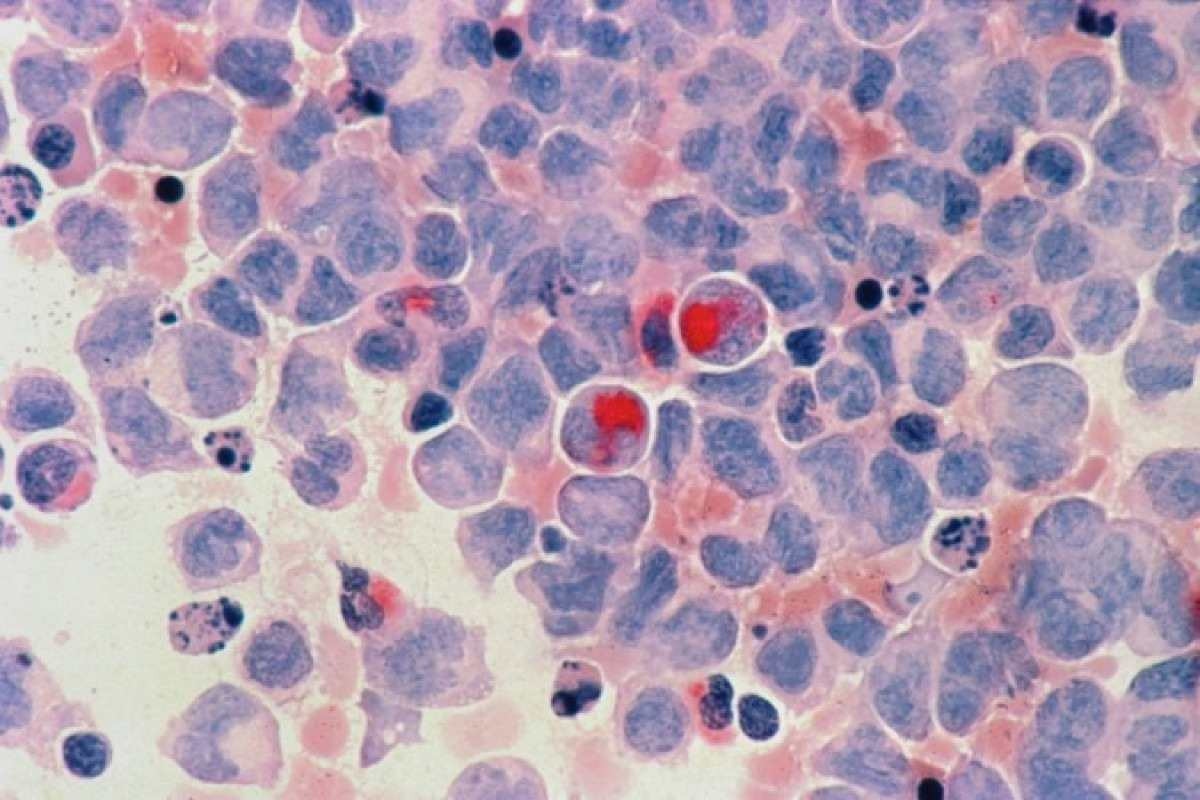
22/02/2024 - 10:14 Leucemia: Inca estima 11 mil novos casos em 2024 
14/06/2024 - 14:00 Doação de sangue e medula óssea podem ajudar pessoas com anemia e leucemia
Custo elevado
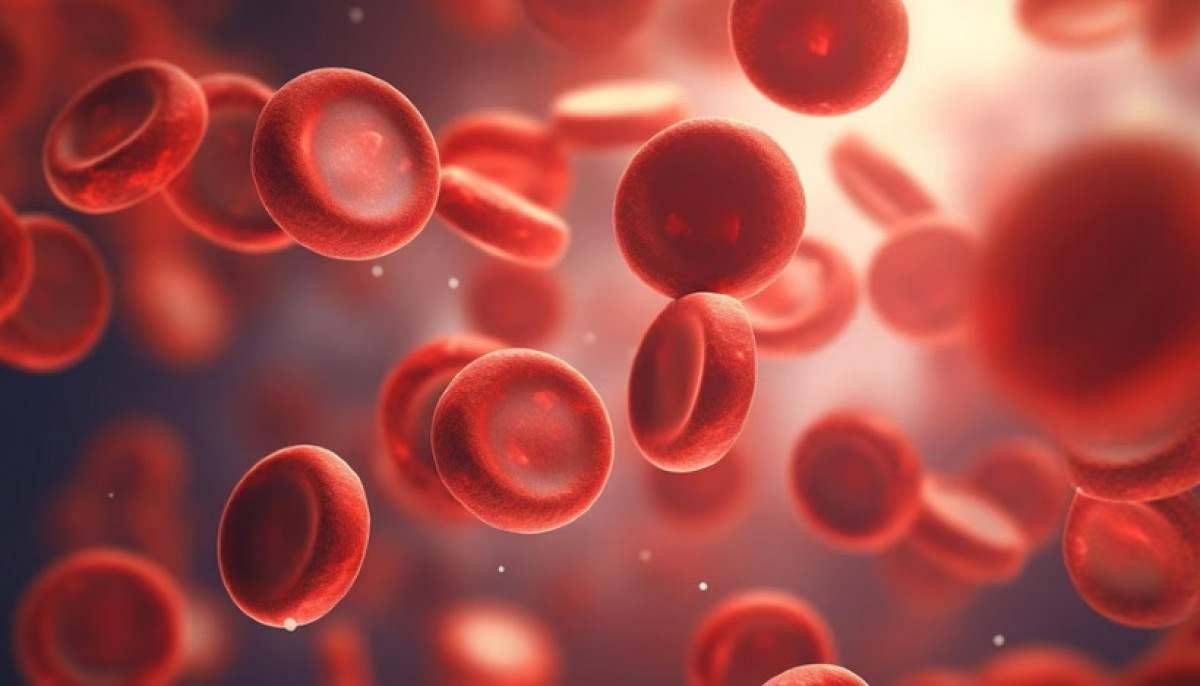
Quando afetado por esse tipo de leucemia, o organismo produz glóbulos brancos anormais, que crescem descontroladamente e rapidamente substituem os glóbulos saudáveis
“Além do alto custo, que pode chegar aos milhões, a terapia com células CAR-T é autóloga, ou seja, utiliza as células do próprio paciente, que podem estar debilitadas por tratamentos anteriores”, explica Virginia Picanço, coordenadora do Laboratório de Biotecnologia do Hemocentro da Universidade de São Paulo (USP) de Ribeirão Preto. O processo de manufatura dessas células leva cerca de duas a três semanas para ser concluído e o produto liberado. “Esse período de espera, infelizmente, pode resultar na perda de alguns pacientes antes que o tratamento seja recebido", pontua.
Já as células NK, segundo Picanço, oferecem uma solução off the shelf. Significa que elas ficam disponíveis para ser usadas quando for necessário, e não são produzidas para um único paciente. As células natural killers recebem esse nome devido a sua capacidade de identificar e destruir células estranhas ao organismo, como aquelas infectadas por vírus ou cancerígenas. “Todos nós possuímos células NK, mas em pessoas com câncer elas podem se tornar menos eficazes em sua função”, explica a hematologista Lucila Kerbauy, coordenadora médica de terapia celular avançada do Hospital Israelita Albert Einstein.
Outra vantagem em relação às células CART-T é que, devido aos altos custos do tratamento com elas, muitas vezes o paciente acaba recorrendo a processos judiciais para obter acesso à terapia — que é produzida internacionalmente. Os valores, além de sobrecarregarem o sistema público de saúde, também evidenciam as barreiras socioeconômicas.
Justamente por isso, Virginia Picanço defende que, cada vez mais, as terapias celulares sejam desenvolvidas no Brasil. “Os custos dessas terapias são elevados para a realidade do sistema público de saúde. Por isso, quanto mais conseguirmos produzir essas terapias localmente, reduzindo a dependência de tecnologia estrangeira, mais acessíveis elas se tornarão, permitindo que um maior número de pacientes seja beneficiado", defende a pesquisadora da USP. (Por Victória Ribeiro, da Agência Einstein)
“Os custos dessas terapias são elevados para a realidade do sistema público de saúde. Por isso, quanto mais conseguirmos produzir essas terapias localmente, reduzindo a dependência de tecnologia estrangeira”
Virginia Picanço, coordenadora do Laboratório de Biotecnologia do Hemocentro da Universidade de São Paulo
Terapias celulares no cenário brasileiro

Leucemia: certos fatores aumentam o risco do surgimento da doença, como a exposição a substâncias químicas, como o benzeno, formaldeídos e agrotóxicos, cigarro, exposição excessiva à radiação, além de algumas síndromes e doenças hereditárias
Já há estudos com células NK contra leucemia sendo conduzidos no Brasil. Em 2021, uma equipe liderada pela médica hematologista Lucia Silla, professora da Universidade Federal do Rio Grande do Sul (UFRGS), publicou no periódico British Journal of Haematology uma pesquisa pioneira no país utilizando células natural killers. No caso, o material era obtido a partir de doadores, com a finalidade de tratar casos de leucemia mieloide aguda (LMA).
“Se o tratamento for bem-sucedido, poderemos oferecer uma nova esperança a pacientes que atualmente têm poucas opções além dos cuidados paliativos.”
Nelson Hamerschlak, coordenador do Programa de Hematologia e Transplantes de Medula Óssea do Einstein
Causada por alterações genéticas em células da medula óssea, a LMA é uma forma agressiva de câncer no sangue que afeta principalmente adultos. Nos últimos cinco anos, o Sistema Único de Saúde (SUS) registrou um aumento na quantidade de casos da doença, que passou de 144.895 em 2019 para 166.338 em 2023, salto de 15%. Paralelamente, os custos com tratamento para a condição também avançaram, passando de R$ 59 milhões para R$ 102 milhões, um aumento de 72%.
Em julho, o Einstein deu início a uma pesquisa que utiliza células NK extraídas de cordões umbilicais para tratar a LMA em pacientes que não respondem aos tratamentos tradicionais. O estudo já recebeu aprovação da Agência Nacional de Vigilância Sanitária (Anvisa) para avançar em testes com humanos. A primeira das três etapas consiste em avaliar se o tratamento é seguro para que, na próxima fase, seja determinada sua eficácia.
“A meta dos testes em humanos é verificar se essas células podem efetivamente tratar o tumor ou, ao menos, levar a doença à remissão, possibilitando ao paciente a realização de outro transplante”, explica o hematologista Nelson Hamerschlak, coordenador do Programa de Hematologia e Transplantes de Medula Óssea do Einstein. “Se o tratamento for bem-sucedido, poderemos oferecer uma nova esperança a pacientes que atualmente têm poucas opções além dos cuidados paliativos.”
A USP, por sua vez, está desenvolvendo uma abordagem diferente. Conforme explica Picanço, a pesquisa da universidade com células NK ainda está em fase inicial, focada na prova de conceito e no desenvolvimento de uma variante geneticamente modificada dessas células. “Nossa abordagem inclui a modificação genética das células NK, o que as torna mais específicas para atacar células neoplásicas CD19 positivas, comumente encontradas em leucemia do tipo linfoblástica aguda e linfoma”, relata a pesquisadora.
Além do alvo do tratamento, a fonte de células também é diferente: enquanto o Einstein usa células extraídas de cordões umbilicais, a USP e a UFRGS estão utilizando células de sangue periférico, obtidas de doadores adultos saudáveis. “É mais acessível para nós, considerando a estrutura do hemocentro. Nós temos um banco de cordão umbilical, mas o uso dessas amostras ainda está em trâmite, pois envolve algumas burocracias”, comenta Virginia Picanço.
A utilização de cordões umbilicais como fonte de células NK se deve ao fato de que, atualmente, há muitos cordões disponíveis em estoques públicos no país e que estão sem utilização. Além disso, apenas um cordão umbilical é capaz de gerar inúmeros tratamentos. “Ao redor do mundo, temos mais de 1 milhão de bolsas de células de cordão umbilical estocadas, incluindo aqui no Brasil. Essas células foram congeladas principalmente com a intenção de ser usadas em transplantes de medula óssea, mas hoje essa aplicação é cada vez menos frequente”, relata Kerbauy. “Muitas dessas bolsas permanecem armazenadas, sem uso. Ao mesmo tempo, com apenas um cordão umbilical, conseguimos tratar, no mínimo, 10 pessoas”, destaca a médica hematologista.
Segundo ela, as terapias celulares para tratar LMA são importantes porque a demanda de pacientes com essa condição é significativa, e as chances de cura para aqueles que não respondem aos tratamentos convencionais são baixas. O objetivo é que, no futuro, o tratamento com células NK seja disponibilizado como um “produto de prateleira”, pronto para uso, o que tornaria o tratamento mais rápido e acessível para os pacientes.
“Seria algo mais genérico, que não exigiria compatibilidade genética. Isso também será testado neste estudo: se realmente não será necessário ter compatibilidade genética entre o cordão umbilical e o paciente. Se demonstrarmos que é seguro nesse sentido, poderemos tratar qualquer pessoa, independentemente da compatibilidade genética”, destaca Kerbauy.
166.338
pessoas foram diagnosticadas com Leucemia no Sistema Único de Saúde (SUS), em 2023
R$ 102 milhões
Custo do SUS para tratar os pacientes no Brasil
